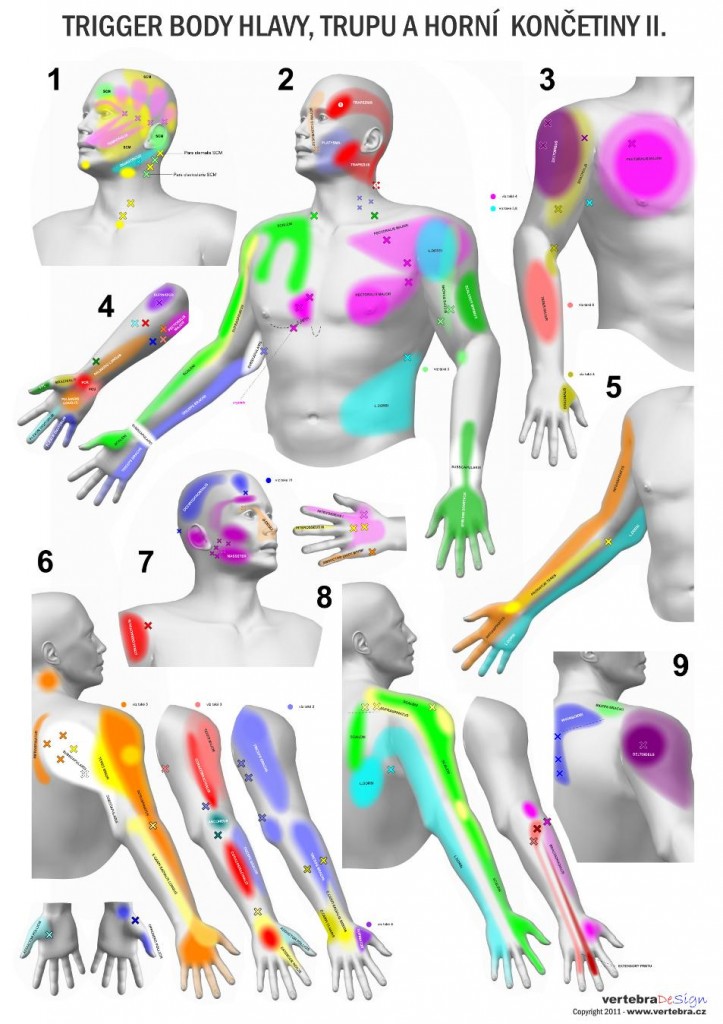
Miniinvazivní terapie myofasciálních bolestivých syndromů
Bolesti zad a pohybového systému tvoří hlavní náplň většiny pracovišť léčebné rehabilitace, neurologie a dalších participujících oborů. Tento fakt je tak markantní, že se rehabilitace bohužel v očích odborné i laické veřejnosti stává synonymem pro léčbu bolestí zad. Většina z nás, kteří se s problematikou setkáváme, víme , jak žalostné je povědomí některých lékařských odborností o etiologických možnostech a neurofyziologických aspektech těchto bolestivých stavů. Zde mám na mysli především schopnost uvažovat o zdrojích bolesti jinak než obvyklým strukturálním přímočarým způsobem. Dnešní medicína bohužel do značné míry přijímá materialistické uvažování dnešní společnosti a v oblasti léčby bolestivých stavů se její největší zbraň v podobě sofistikovaných zobrazovacích a elektrofyziologických metod stává její největší slabinou. Diagnostické uvažování ve smyslu : “ tam musí něco tlačit “ vede jak ze strany lékařů, tak ze strany pacientů ke konzumnímu abusu CT a MRI diagnostiky. Denně se setkáváme s lidmi, kteří jako svoje obtíže pohnutým hlasem líčí nejrůznější protruze, nárůstky, zakřivení, posunutí, lordózy, bloková postavení a další “ hrůzy” diagnostikované a hodnocené bez klinického feedbacku na MRI a CT. V horším případě pak končí tito lidé na sporně indikovaných neurochirurgických zákrocích, které kupodivu nepřináší žádoucí efekty. Naprosto šokující je pak pro mne osobně zjištění, že u člověka , který podstoupil operační zákrok , nikdo z lékařů neprovedl alespoň bazální manuální palpační vyšetření postižených oblastí. Koneckonců proč ? Měl přece MRI.
Mnozí z nás znají okřídlené rčení o tom , že ten kdo léčí bolest tam, kde ji pacient cítí , je ztracen. Sám jsem jako lékař během své praxe poznal několik pracovišť různých typů . Jako IT konzultant jsem měl možnost navštívit rehabilitační zařízení napříč ČR. Z těchto zkušeností vím, že požadavky na “ patlání parafínu” , elektroléčbu ( bez jakékoliv specifikace ), masáže a šetrnou rehabilitaci LS páteře jsou zcela běžnou praxí indikujících specialistů. Lze jim to však vyčítat ? Obávám se , že ne. Jako lékař neurolog jsem se s funkčním pohledem na problém setkal poprvé na kurzu manuální medicíny. Přestože dnes koncept kloubních blokád a preferenci kloubních manipulací osobně považuji za překonaný , definitivně jsem tehdy před 14 lety změnil svoje uvažování.
Myofasciální zdroje bolesti
Svalová hmota dosahuje 30-45% podílu na celkové hmotnosti těla. Uvědomíme-li si , jak jsou svaly Stvořitelem konstruovány, o jak geniální percepčně-výkonnou strukturu jde, je s podivem, jak je z hlediska nocicepce ignorována. Sval je inteligentní struktura živě reagující napětím a délkou na požadavky plynoucí z našich přirozených potřeb. Svaly jsou našim výrazovým prostředkem, efektorem našich gest a mimiky. Stav svaloviny je indikátorem naší tělesné a duševní pohody. Svaly jsou elektrolytem, kde v reálném čase proudí megabity informací aferentně-eferentním směrem za neustálé zpětnovazebné kontroly periferie – CNS. Žádná jiná struktura nemá tak blízko k nervovému systému než svaly. Nervosvalové ploténky zhmotňují informaci a ideu ve viditelný a hmatatelný pohyb řízený neuromediátory. Proto je také rozumné používat pro pohybový systém výraz neuromuskulární, který vystihuje integrální jednotu obou systémů. Svaly jsou složité, je jich přes 600, dají se špatně zobrazit, nedají se snímkovat, nedá se na ně přímo sáhnout. Koneckonců vyšetřovat v 21. století něco pohmatem …?! To vše možná vede k jejich ignoraci z hlediska primárního zdroje bolestí.
Myofasciální trigger body
Esenciálním projevem myofasciální poruchy je trigger ( spoušťový bod ) bod ( dále jen TrP). Mnoho lékařů o existenci trigger bodů netuší nebo je jejich představa o jejich podstatě velmi zjednodušená. V první řadě je potřeba uvést, že v případě TrP nejde o nějaký abstraktní fenomen , nýbrž o palpační diagnostice dobře přístupnou změnu . TrP se obvykle projevuje jako dráždivý locus nebo uzlík ve svazku stažených svalových vláken ( taut band ). Jde o kontrakční uzlíky vznikající ve spojitosti s excesivním uvolněním acetylcholinu z nervosvalové ploténky. Perzistující kontrakce s aktivací aktin-myosinového komplexu vede ke zvýšeným nárokům na dodávku energie pro udržování kontrakce, přičemž se současně uplatňuje i relativní hypoperfúze kontrakčního uzlu vedoucí k ischemii. V místě TrP chybí energie ( ATP ) pro pohon kalciové pumpy, která vrací Ca 2+ ionty potřebné pro aktivaci aktin-myosinového komplexu do sarkoplazmatického retikula a nastává energetická krize. Následně dochází k uvolňování zánětlivých mediátorů z postižené tkáně ( bradykinin, substance P, CGRP a další ) s prokázaným nociceptivním potenciálem. Právě tyto neuromediátory jsou odpovědné za tzv. periferní senzitizaci ( zcitlivění ) vedoucí k multiplikaci bolestivé aference směřující k zadním rohům míšním. Někdy se mluví o tzv. nociceptivním bombardování. Zvýšená aference pak vede na úrovní míšní a supraspinální k senzitizaci centrální. Mění se konektivita neuronů zadních rohů, rozšiřují se neuronální receptorové pole pro vnímání nocicepce a dochází k synaptické reorganizaci. To vše velmi zjednodušeně řečeno vede k fenoménu přenesné bolesti, která je pro myofasciální syndromy typická. Periferní a centrální senzitizace spolu s neuroplasticitou CNS jsou pak odpovědné za chronizaci bolestí.
Přenesené bolesti
Fenomén přenesené bolesti je dalším typickým projevem myofasciálních poruch. Již z prací Kellgrena a později Travellové a Simonse je známo, že každý sval resp. jeho část je schopen produkovat poměrně typické bolestivé vzorce s periferním šířením. Tyto vzorce jsou navíc poměrně interindividuálně stabilní a charakteristické. Bolesti jsou zajímavé tím, že nerespektují neurologickou topickou projekci ( dermatomy). Často jsou pak vnímány jako tupé, hluboké neohraničené. Bolesti mohou být snadno zaměněny za bolesti radikulární nebo viscerální. Typickou vlastností je jejich provokace nebo zesílení polohou těla nebo pohybového segmentu nebo aktivací svalovou. Přenesené bolesti nemusí mít vysloveně algický charakter, ale může jít o projevy senzitivního dyskomfortu, hyperestezii nebo allodynii v určité oblasti.
Motorické a vegetativní symptomy
TrP jsou kromě bolestí také zdrojem motorické a vegetativní symptomatologie. Zvýšený tah svalových vláken zavzatých do TrP vede ke kompenzačnímu prodloužení sarkomer v oblasti svalového úponu s iritací úponové porce svalu . Výsledkem je pak symptomatologie entezopatická, navíc mnohdy komplikována reflexní inhibicí okolních svalových vláken . Tyto změny pak vedou k omezení pohybového rozsahu v pohybovém segmentu nebo kloubu a vnitřní svalové dysbalanci. Autonomní symptomy bývají často diskrétní a zahrnují především změny kožní teploty, prokrvení a potivosti.
Spontánní produkce senzitivních, algických, motorických a vegetativních symptomů je typickou vlastností aktivních TrP. Navíc je důležité , že pacient poznává symptomatologii produkovanou aktivními TrP jako známou a typickou pro jeho potíže. Latentní body nejsou obvykle zdrojem spontánní nociceptivní produkce, ale bývají zdrojem omezení pohybových rozsahů. Bolestivá a senzitivní symptomatologie se obvykle projeví až při jejich podráždění. Navíc jde v tomto případě o bolesti , které pacient neklade do přímé souvislosti s jeho obtížemi. V zónách přenesených bolestí se pak mohou vyskytovat satelitní TrP přispívající k řetězení obtíží.
Minininvazivní terapie myofasciálních bolestivých syndromů
Terapie myofasciálních syndromů je v našich zemích téměř výhradně založena na neinvazivních a nepřímých terapeutických postupech s dominancí postizometrické relaxace a ischemické komprese a s využitím kombinované elektroterapie. V posledních dvou dekádách se v zahraničí intenzivně rozvíjí koncept trigger point modelu techniky Dry Needling. Jde o použití tenkých pružných solidních jehel o průměru od 0,2 do 0,3 mm aplikovaných zaváděcí trubičkou do oblasti svalového trigger bodu. U nás existuje povědomí o technice zvané suchá jehla, ale bohužel málokdo skutečně ví, jak se vlastně technika provádí. Většinou se setkávám s představou, že se místo obstřiku s mesokainem píchne do místa bolesti injekční jehla .
Dry needling se vyvinul v podstatě jako vedlejší produkt akupunktury , kdy akupunkturisté empiricky došli k tomu , že aplikace jehly do určitých míst svalu přinášela okamžitý efekt na zmírnění svalového napěti. Po pracích vydaných Kellgrenem, Travelllovou a Simonsem bylo patrné, že oněmi místy , jsou svalové trigger body. Na přelomu osmdesátých a devadesátých let se začínají objevovat první systematizované studie a snahy o konceptuální použití techniky. Okolo roku 2000 se pak objevují práce zaměřené na využití nízkofrekvenčních proudů aplikovaných perkutánně přes jehly do svalových TrP. Elektrostimulační techniky se pak objevují pod různými názvy jako NEIMS ( needle electrical intramuscular stimulation ) nebo PENS ( percutaneous electrical nervel stimulation ).
Dry needling
Podmínkou provádění miniinvazivního ošetření je detailní znalost anatomických poměrů včetně tzv. cross section anatomie a znalost vzorců přenesených bolestí generovaných jednotlivými svaly. Je nutné umět analyzovat bolestivý region v kontextu možného podílu přenesených bolestí. Ošetření se zpravidla provádí ve směru z centra do periferie ( centrifugálně ). Vycházíme totiž z empirie, že periferní trigger body bývají velmi často satelitní povahy a často spontánně mizí po ošetření primárního aktivního bodu. Při palpaci inkriminovaného svalu detekujeme tuhý snopec vláken, který v případě aktivního TrP obsahuje hyperiritabilní uzel generující bolest, kterou pacient identifikuje jako jemu známou. Často se při palpaci takového místa objeví lokální záškubová reakce nebo jump sign ( pacient sebou trhne ). Místo s TrP fixujeme u dobře přístupného svalu mezi ukazovák a palec klešťovým hmatem. U plochých svalů fixujeme bod mezi dva prsty položené břišky na sval. Délka použité jehly je odvislá od hloubky TrP. Pro zavedení se používá speciální zaváděcí trubička ( obvykle součástí balení ). Jehlu poté zavádíme do hloubky svalu pod úhlem specifickým pro konkrétní anatomickou lokalitu. Při kontaktu s aktivním TrP se objeví rychlý svalový záškub a pacient ucítí zpravidla bolestivost jak v místě aplikace, tak po kratší latenci také v referenční zóně svalu ( přenesená bolest ). Po dosažení TrP provádíme repetitivní vpichování jehličky pod měnícím se úhlem tak, abychom vyvolali lokální záškubovou reakci a zasáhli co největší objem vláken kontrakčního uzlu. Jehlování opakujeme zpravidla do doby, než se sníží intenzita a frekvence záškubů. Osobně pak jehličku v místě bodu ještě na několik minut ponechávám s tím, že několikrát provádím její lehkou rotaci. Tím dochází k ultralokálnímu strečinku svalových vlákének procházejících TrP tak, že se lepí fibrinem na jehlu jako “těsto na vařečku”.
NEIMS
Inzerované jehličky mohou být pak v další fázi ošetření použity jako elektrody pro přímou svalovou stimulaci nízkofrekvenčním proudem. Jehla v TrP bývá používána jako katoda . Cílem je dosáhnout nadprahové motorické intenzity, která se projeví jako svalové záškuby ve frekvenci 2-10 Hz. Jde tedy o elektricky provokovanou lokální záškubovou reakci. Používají se asymetrické bifázické proudy s délkou impulsu do 500 սs. Délka aplikace nepřesahuje obvykle 10 minut nicméně zatím chybí obecný konsensus.
EFEKT TERAPIE
Efekt použitých technik lze rozdělit na přímý a nepřímý. Přímým mechanickým kontaktem hrotu jehly s vlákny TrP dojde k přerušení ošetřených svalových vláken a k prudkému poklesu jejich napětí. Dojde k normalizaci délky pasivně protažených sarkomer v periferních částech svalu a ke zmírnění tahu na začátku a úponu ( obr. 2). Nepřímo pak dochází k intenzivnímu nociceptivnímu vstupu do CNS s reflexní odezvou na úrovni svalu . Nepřímo se pak uplatňují s velkou pravděpodobností také galvanické jevy startované inzercí kovu do svalu a bylo prokázáno , že bezprostředně po ošetření dochází k prudkému poklesu koncentrace zánětlivých mediátorů v oblasti TrP. Vlastní efekt je předmětem probíhajících studií a není třeba zastírat , že substrát metody je spíše v empirické rovině. Komplikací mohou být spíše ojediněle menší hemathomy nebo několikahodinová bolestivost . Jde ale spíše o frekvenci výjimečnou. Zánětlivé komplikace se při dodržení desinfekčních pravidel neobjevují a poranění cévních struktur nebo orgánů ( pneumothorax ) je při respektování anatomických poměrů velmi vzácné. Pacienti nemají žádná omezení a bezprostředně po ošetření je vhodné doplnit manuální techniky zacílené na release ošětřených tkání. Hojení svalových vlákének probíhá cca 7-10 dnů. Do té doby není vhodné opakovat terapii v místě dříve ošetřeném.
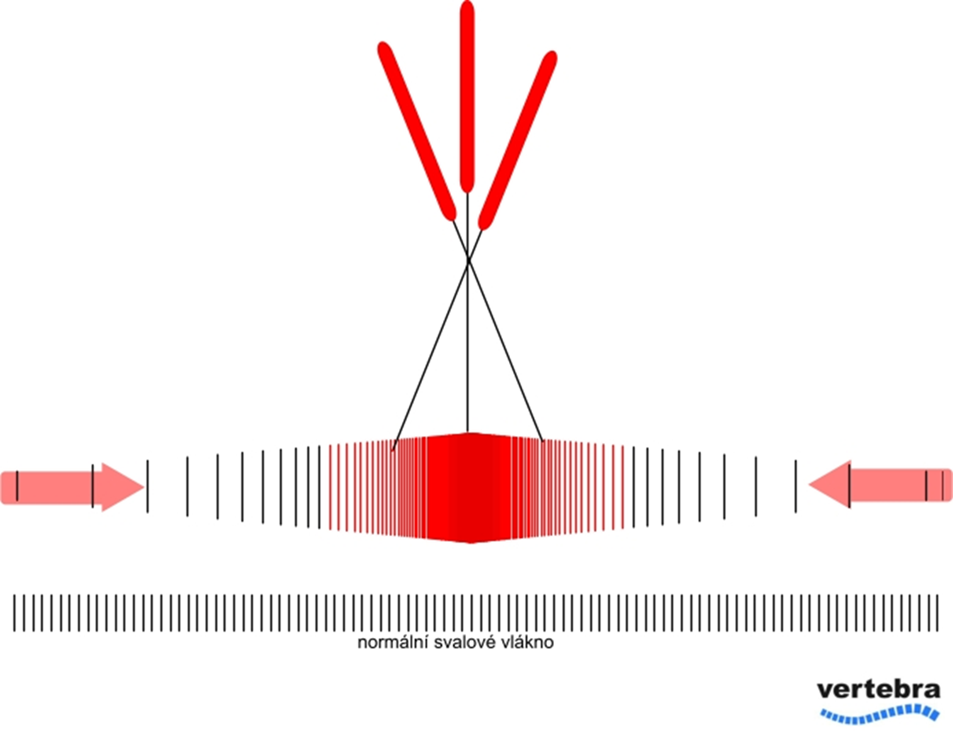
Obr. 2 . Schéma Dry Needling. Sarkomery TrP a normálního vlákna.
autor:
MUDr. Tomáš Vilhelm
tel.: 773 560 897
odkaz na plakáty TrP http://www.vertebra.cz/plakaty/
OHODNOĎTE ČLÁNOK: